
官方微博


微信公众号


微资讯





近日,我院副院长、消化病中心主任、主任医师徐正元带领团队成功完成一例内镜黏膜隧道食管平滑肌瘤切除术(STER)。该手术的成功开展,标志着我院消化病中心的诊疗技术再上新台阶,为沭阳及周边消化道疾病患者带来了福音。
59岁的黄先生(化名)因体检时发现食管肿物,慕名来我院就诊。外院胃镜检查提示:食管距门齿27cm处见一粘膜下隆起性病灶,大小约1.5×2cm,考虑为:食管平滑肌瘤。
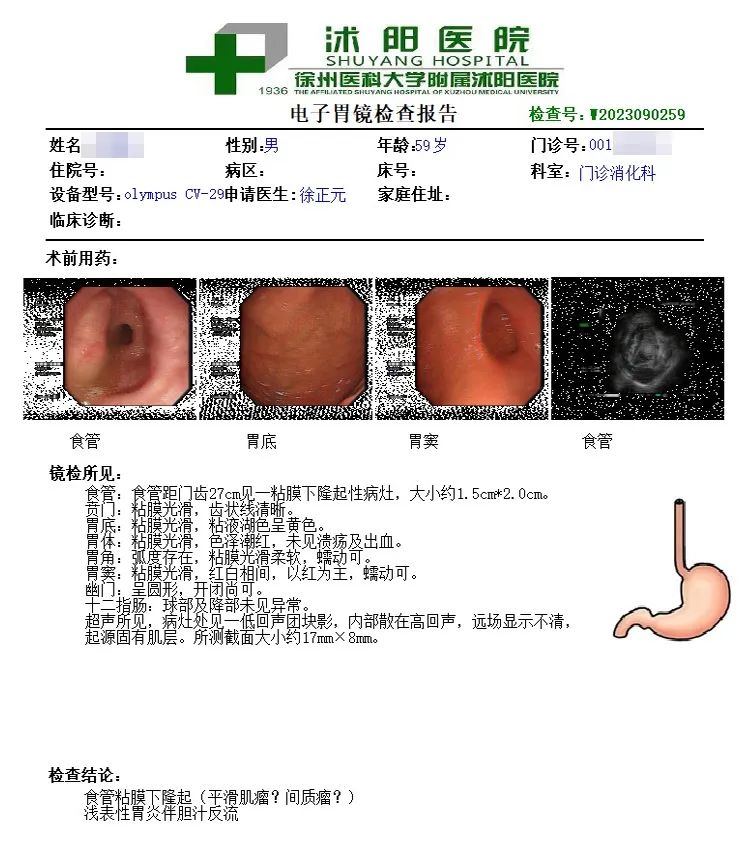
入院后,超声内镜检查显示:病灶起源于固有肌层,截面大小约 17mm x 8mm,考虑平滑肌瘤可能。徐正元副院长带领团队认真讨论,为患者制定最佳治疗方案。
徐正元副院长介绍,食管平滑肌瘤是消化内科常见的食管良性肿瘤,此类患者通常采用黏膜下肿瘤剥离术(ESD)进行治疗。但是该患者瘤体较大,食管壁薄、食管周围结缔组织疏松,在治疗的过程中极易引起穿孔甚至纵膈感染。一旦发生以上症状,就需要追加外科手术缝合,从而使内镜手术失去了意义。
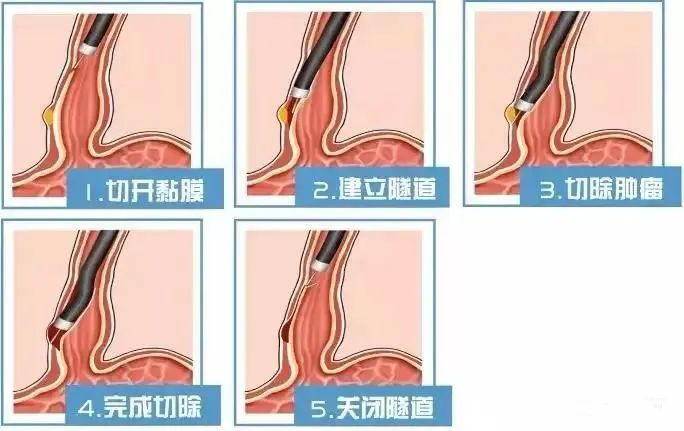
“随着内镜技术的发展,新技术——内镜黏膜隧道食管平滑肌瘤切除术(STER)应运而生。STER属于一种新型隧道内窥微创技术,不同于传统内镜下消化道腔内的治疗,也不同于经自然腔道的胃肠腔外的内镜治疗,而是创造性地巧妙利用消化道黏膜和固有肌层之间的空间建立‘隧道’进行操作。与相对传统的外科手术对比,该技术对肿瘤患者的创伤较小,手术时间短(最短15分钟),术后恢复快,住院时间短(缩短约5~7天),可以达到术后无体表疤痕,充分体现了‘微创治疗’的优越性,且医疗花费少。”徐正元副院长耐心讲解道。黄先生听后,欣然决定接受手术治疗。
在征得患者及家属同意后,徐正元副院长带领消化病中心手术团队为黄先生实施内镜黏膜隧道食管平滑肌瘤切除术(STER)。术中,徐正元副院长精细操作,先在黏膜表面开一个小口,随后将内镜深入其中,巧妙地在黏膜下层建立一个“隧道”,在直视下将平滑肌瘤完整切除,同时保留了消化道表面黏膜的完整性。在切除平滑肌瘤后,将黏膜隧道的开口使用金属夹进行夹闭,避免了消化道的穿孔,减少了术后继发性感染、消化道瘘等并发症。仅用时半小时,手术顺利完成。
在消化病中心医护人员的精心治疗和护理下,术后第二天,黄先生即可进食,目前已康复出院。